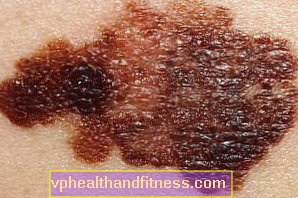
Melanoma เป็นมะเร็งผิวหนังที่ยังคงยากที่จะรักษาได้อย่างมีประสิทธิภาพ บทบาทที่สำคัญที่สุดในการต่อสู้กับโรคนี้คือการป้องกันและการวินิจฉัยโรคในระยะเริ่มต้นซึ่งจะช่วยเพิ่มโอกาสในการรักษาให้หายได้อย่างมีนัยสำคัญ อาการของเนื้องอกคืออะไร? ได้รับการรักษาอย่างไร?
สารบัญ
- Melanoma: ปัจจัยเสี่ยง
- Melanoma: อาการ
- Melanoma: ประเภท
- Melanoma: การวินิจฉัย
- Melanoma: ขั้นตอน
- Melanoma: การรักษา
- มะเร็งผิวหนังชนิดแพร่กระจาย (ทั่วไป): การรักษา
- Melanoma: การบำบัดแบบเสริม
- Melanoma: การพยากรณ์โรค
Melanoma (เนื้องอกมะเร็ง, ละติน. มะเร็งเมลาโนมา) เป็นมะเร็งของผิวหนังเยื่อเมือกหรือเยื่อบุช่องท้องของดวงตาที่มีต้นกำเนิดจากเซลล์เมลาโนไซต์ ตรงกันข้ามกับความเชื่อที่ได้รับความนิยม melanomas ส่วนใหญ่แม้ในผู้ป่วยที่มีไฝหลายเม็ดจะเกิดขึ้นจาก novo นั่นคือไม่ได้ขึ้นอยู่กับปานเม็ดสีที่มีอยู่ก่อน แต่เป็นผิวหนังที่มีสุขภาพดี
ผู้เชี่ยวชาญเตือนว่าอุบัติการณ์ของมะเร็งผิวหนังเพิ่มขึ้นอย่างเป็นระบบทั่วโลก - มีอุบัติการณ์ของมะเร็งชนิดนี้เพิ่มขึ้น 3-7 เปอร์เซ็นต์ต่อปี (ในโปแลนด์ 2.6 เปอร์เซ็นต์สำหรับผู้ชายและ 4.4 เปอร์เซ็นต์สำหรับผู้หญิง) แน่นอนว่าส่วนหนึ่งเป็นผลมาจากความสามารถในการตรวจจับที่มากขึ้นและการรับรู้ของสาธารณชน แต่ส่วนใหญ่ยังเกี่ยวข้องกับการได้รับรังสีอัลตราไวโอเลตจากธรรมชาติและเทียมที่เพิ่มขึ้นด้วย
Melanoma เป็นเนื้องอกที่มีคุณภาพสูงซึ่งสามารถแพร่กระจายไปยังต่อมน้ำเหลืองใกล้เคียงและการแพร่กระจายที่อยู่ห่างไกล (เช่นไปยังบริเวณอื่น ๆ ของผิวหนังปอดตับ)
พบการเพิ่มขึ้นอย่างเป็นระบบของความเจ็บป่วยและการเสียชีวิตของเนื้องอกในโปแลนด์ ในช่วง 10 ปีที่ผ่านมามีผู้ป่วยมะเร็งผิวหนังชนิดใหม่เพิ่มขึ้น 74% ในประเทศของเรา 3.5 พันคนต้องทนทุกข์ทรมานจากมะเร็งผิวหนังในแต่ละปี คนโดยประมาณร้อยละ 40 ของทุกกรณีของมะเร็งนี้ถูกตรวจพบโดย GPs
เป็นไปได้ว่ามะเร็งผิวหนังเป็นอันดับ 4 ในโปแลนด์ในแง่ของการเกิดมะเร็งโดยมีค่าเฉลี่ยของยุโรปอยู่ในอันดับที่ 6 น่าเสียดายที่ผู้ป่วยเกือบครึ่งเสียชีวิตเพราะขอความช่วยเหลือจากผู้เชี่ยวชาญช้าเกินไป
บริเวณที่เนื้องอกปรากฏขึ้นนั้นสัมพันธ์กับอายุ ในคนหนุ่มสาวมักเกิดที่หน้าอก (ผู้ชาย) หรือขาส่วนล่าง (ผู้หญิง) ในผู้สูงอายุมักพบบ่อยที่สุดที่ใบหน้า Melanoma ในลำต้นถึงจุดสูงสุดในทศวรรษที่ห้าและหกของชีวิตและที่ศีรษะและลำคอในทศวรรษที่แปด
ผู้ที่มีสุขภาพแข็งแรงอายุต่ำกว่า 40 ปีที่ไม่มีไฝรบกวนควรได้รับการทดสอบผิวหนังทุก ๆ สามปี อายุมากขึ้นทุกปี หากใครมีปานมากควรตรวจทุกสามเดือน
เมลาโนมาเป็นมะเร็งที่ยังคงยากที่จะรักษาให้ได้ผล ดังนั้นบทบาทที่สำคัญที่สุดในการต่อสู้กับโรคนี้คือการป้องกันและการวินิจฉัยโรคผิวหนังในระยะเริ่มต้น หากได้รับการวินิจฉัยโรคตั้งแต่เนิ่นๆโอกาสในการรักษาจะดีมาก น่าเสียดายที่มีบางครั้งที่โรคกลับมาอีกซึ่งมักบ่งชี้ว่าการรักษาเป็นของปลอม
ความเสี่ยงและเวลาของการแพร่กระจายของเนื้องอกขึ้นอยู่กับความหนาของเนื้องอกหลัก หากเนื้องอกมีความหนา <1.5 มม. ครึ่งหนึ่งของผู้ป่วยจะมีการแพร่กระจายภายใน 26 เดือน หากความหนา> 4 มม. ครึ่งหนึ่งของผู้ป่วยจะมีการแพร่กระจายภายใน 10 เดือน Melanomas ที่เกิดจากจุดเม็ดถั่วและการแพร่กระจายแบบผิวเผินมีการพยากรณ์โรคที่ดีที่สุดสิ่งที่เลวร้ายที่สุด - เป็นก้อนกลมไม่มีสีและที่เกิดในระหว่างตั้งครรภ์และระยะหลังคลอด
การพยากรณ์โรคของผู้ป่วยแย่ลงในรูปแบบขั้นสูงของมะเร็งผิวหนัง - อัตราการรอดชีวิต 5 ปีในยุโรปช่วงขึ้นอยู่กับแหล่งที่มาจาก 41% ถึง 71% ในระยะภูมิภาคและจาก 9% ถึง 28% ในระยะทั่วไป
Melanoma: ปัจจัยเสี่ยง
เนื้องอกส่วนใหญ่แม้ในผู้ป่วยที่มีไฝหลายเม็ดจะเกิดขึ้นจากโนโวเช่นไม่ได้ขึ้นอยู่กับปานเม็ดสีที่มีอยู่ก่อน แต่เกิดขึ้นกับผิวที่มีสุขภาพดี
มีเนื้องอกเพียง 25-40 เปอร์เซ็นต์เท่านั้นที่พัฒนาร่วมกับเนื้องอกที่เกิดจากเนื้องอก อย่างไรก็ตามคาดว่าคนที่มี melanocytic nevi มากกว่า 50 คนจะมีความเสี่ยงต่อมะเร็งผิวหนังเพิ่มขึ้น 5 เท่าเมื่อเทียบกับคนที่มีไฝน้อยกว่า 10
ครีมกันแดดไม่ได้ป้องกันมะเร็งผิวหนัง แต่ - ตรงกันข้าม - เพิ่มความเสี่ยงต่อการปรากฏตัวเนื่องจากการเพิ่มเวลาในการสัมผัสกับรังสี
ปัจจัยที่เอื้อต่อการเกิดมะเร็งผิวหนัง ได้แก่ :
- การได้รับรังสี UVA และ UVB มากเกินไปทั้งแสงอาทิตย์และเทียม (ห้องอาบแดด)
- การได้รับแสงแดดสะสมสูงการถูกแดดเผาในวัยเด็กและวัยรุ่น
- อายุและเพศ - ผู้หญิงมีความเสี่ยงมากขึ้นโดยความเสี่ยงจะเพิ่มขึ้นตามอายุ
- ฟีโนไทป์ของผิวสีอ่อน - ผิวสีอ่อนผมสีอ่อนและสีตามีฝ้ากระผิวไหม้ง่าย
- การเกิดเนื้องอกในญาติของระดับที่หนึ่งและที่สอง
- การเกิดเนื้องอกก่อนหน้านี้ในผู้ป่วยรายเดียวกัน - ประมาณ 5-10 เปอร์เซ็นต์ของผู้ที่มีเนื้องอกก่อนหน้านี้จะพัฒนาขึ้นอีกครั้ง
- การปรากฏตัวของมะเร็งผิวหนังชนิดอื่นที่ไม่ใช่มะเร็งผิวหนัง ได้แก่ มะเร็งเซลล์ต้นกำเนิดมะเร็งเซลล์สความัส
- กลุ่มอาการของไฝ dysplastic
- nevi เม็ดสี (melanocytic) จำนวนมากและ nevi ที่มีสี แต่กำเนิดขนาดใหญ่
- หนัง parchment (xeroderma pigmentosum) - เพิ่มความเสี่ยง 100 เท่า
- สถานะทางเศรษฐกิจและสังคมสูง
- การกดภูมิคุ้มกันและการปลูกถ่ายอวัยวะ
- การได้รับ iatrogenic ต่อรังสีอัลตราไวโอเลตด้วย psoralen - photochemotherapy (PUVA)
- อาจเป็นรังสีไอออไนซ์
Melanoma: อาการ
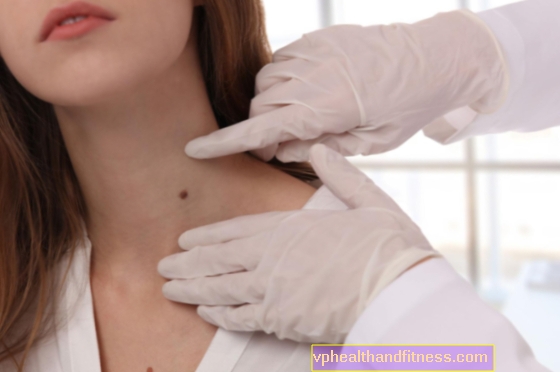
ประการแรกการเปลี่ยนแปลงใด ๆ ในปานที่มีอยู่แล้ว - มีสีเข้ม, น้ำเงิน, น้ำเงิน, ดำและไม่มีสี - ควรทำให้เกิดความกังวล การปรึกษากับแพทย์ (เนื้องอก, ศัลยแพทย์เนื้องอก, แพทย์ผิวหนัง) ควรได้รับแจ้งจากการปรากฏตัวของ:
- หนาขึ้น
- รอยแดงรอบไฝ
- อาการคัน
- เลือดออก
- การขยาย
- การเปลี่ยนแปลงสี
- การเปลี่ยนแปลงรูปร่าง
การเปลี่ยนแปลงดังกล่าวภายในปานที่กระตุ้นให้เกิดความกังวลด้านเนื้องอกวิทยาจะถูกอ้างถึงโดยผู้เชี่ยวชาญที่มีตัวย่อ ABCD โดยที่:
- A (จากภาษาอังกฤษ Assymetry) มีความไม่สมมาตรเปลี่ยนรูปร่างของไฝจากกลมเป็นไม่สมมาตร
- B (จาก. ชายแดน) หยาบหรือขรุขระ
- C (จากภาษาอังกฤษ สี) คือสีเช่นการเปลี่ยนสีเช่นการทำให้มืดลงการทำให้อ่อนลงหรือสีที่แตกต่างกันในการตีตราหนึ่ง
- D (จากภาษาอังกฤษ เส้นผ่านศูนย์กลาง) คือขนาด - ไฝที่มีเส้นผ่านศูนย์กลางมากกว่า 6 มม. ควรได้รับการตรวจสอบอย่างรอบคอบ
บางครั้งอาการเพิ่มเติมจะรวมอยู่ในระบบ ABCD: E (ระดับความสูง) - เสริมสร้างพื้นผิวเหนือระดับของหนังกำพร้าโดยรอบ
จะรู้จักเนื้องอกได้อย่างไร?
ในกรณีของเนื้องอกการพยากรณ์โรคขึ้นอยู่กับชนิดทางคลินิกความลึกของการแทรกซึมของผิวหนังและปัจจัยที่สำคัญที่สุด - ความหนาของรอยโรค (ความลึกของการแทรกซึมตาม Breslow)
ควรเสริมว่า melanomas บาง ๆ (ความหนา <1 มม. ตาม Breslow) ไม่ก่อตัวหนาขึ้นอย่างเห็นได้ชัดเมื่อเทียบกับผิวหนังปกติในบริเวณใกล้เคียงกับรอยโรค เมื่อเร็ว ๆ นี้มีการแนะนำว่าการขยายขนาดเส้นผ่านศูนย์กลางของรอยโรค (ส่วนขยายหรือวิวัฒนาการ) มีความสำคัญมากกว่าการเพิ่มประสิทธิภาพของรอยโรคหลัก
หากคุณสังเกตเห็นการเปลี่ยนแปลงที่รบกวนให้ไปพบแพทย์ผิวหนัง - จำเป็นต้องมีการอ้างอิง หากไฝเริ่มคันลอกมีเลือดออกหรือซึมออกมาคุณสามารถไปที่คลินิกมะเร็งที่ใกล้ที่สุดได้ทันที - ไม่จำเป็นต้องส่งต่อ
>>> ทำแบบทดสอบเพื่อดูว่าคุณเสี่ยงต่อการเป็นมะเร็งผิวหนังหรือไม่
Melanoma อาจมาพร้อมกับกลุ่มอาการของ paraneoplastic:
- ผิวหนัง - dermatomyositis, vitiligo, systemic scleroderma, paraneoplastic pemphigus, melanosis, acanthosis nigricans
- ตา - จอประสาทตาที่เกี่ยวข้องกับเนื้องอก ( melanoma ที่เกี่ยวข้องกับ retinopathy)
- โลหิตวิทยา - ปฏิกิริยามะเร็งเม็ดเลือดขาว, eosinophilia, neutropenia
- การเผาผลาญ - hypercalcemia, Cushing's syndrome, hypertrophic osteoarthritis
- ระบบประสาท - polyneuropathy ที่ทำลายล้างเรื้อรัง
Melanoma: ประเภท
มะเร็งชนิดนี้มี 40 ชนิดภายใต้ชื่อ "เมลาโนมา" ใน 60 เปอร์เซ็นต์ของพวกเขาทราบจีโนไทป์ของเนื้องอกซึ่งช่วยให้แพทย์สามารถเลือกรูปแบบการบำบัดที่มีประสิทธิภาพสูงสุดได้ ผู้เชี่ยวชาญแยกแยะประเภทของเนื้องอกต่อไปนี้ (การจำแนก WHO):
- มะเร็งผิวหนังชนิดแพร่กระจายผิวเผิน (SSM, มะเร็งผิวหนังที่แพร่กระจายผิวเผิน) - เกิดขึ้นบ่อยที่สุดโดยประมาณว่าคิดเป็นประมาณ 60 เปอร์เซ็นต์ของกรณี
- มะเร็งผิวหนังที่เกิดขึ้นในจุดถั่ว (การเปลี่ยนแปลงของผิวหนังสีน้ำตาลอ่อน) เรียกว่า lentiginal melanoma (LMN, lentigo melanoma มะเร็ง) - คาดว่าจะมีมากถึง 20 เปอร์เซ็นต์ของผู้ป่วยซึ่งค่อนข้างไม่รุนแรงซึ่งพัฒนามาหลายปีโดยส่วนใหญ่อยู่ในผู้สูงอายุ จุดเริ่มต้นคือจุดแบนของสีกาแฟกับนมโดยมีโครงร่างที่ผิดปกติและการกระจายสีที่ไม่สม่ำเสมอมีเส้นผ่านศูนย์กลางหลายถึงหลายสิบมิลลิเมตรส่วนใหญ่อยู่ที่ใบหน้าและในที่ที่สัมผัสอาการแรกของความร้ายคือการก่อตัวของก้อนที่เห็นได้ชัด
- เนื้องอกที่เป็นก้อนกลม (NM, เนื้องอกที่เป็นก้อนกลม) - คาดว่ามีสัดส่วนประมาณร้อยละ 5 ของผู้ป่วยเป็นก้อนที่เปลี่ยนสีและเติบโตอย่างรวดเร็วซึ่งเป็นแผลพัฒนาส่วนใหญ่ที่ศีรษะหลังและคอพบได้บ่อยในผู้ชายแพร่กระจายค่อนข้างเร็วระยะเวลาการรอดชีวิต 5 ปีคือ (แม้จะได้รับการรักษา) ประมาณ 30 เปอร์เซ็นต์
- เนื้องอกของส่วนที่ห่างไกลของแขนขา, เนื้องอกใต้ผิวหนัง, เนื้องอกที่แขนขาใต้ผิวหนัง (ALM, มะเร็งผิวหนังชนิด Acral lentiginous)
- melanoma ปานสีน้ำเงิน เนื้องอกที่เกิดจาก naevus สีน้ำเงิน)
- Melanoma ที่มาจากไฝ เนื้องอกที่เกิดขึ้นใน naevus ที่มีมา แต่กำเนิดขนาดยักษ์)
- เนื้องอกเหมือนไฝ naevoid melanoma)
Melanoma: การวินิจฉัย
สิ่งที่สำคัญที่สุดคือการตรวจสอบผิวหนังด้วยตนเอง - เมื่อเกิดการเปลี่ยนแปลงใด ๆ ใน ABCD (E) คุณต้องไปพบแพทย์ การประเมินเบื้องต้นจะดำเนินการด้วย Dermatoscope ซึ่งเป็นอุปกรณ์ออปติคอลที่แสดงการเปลี่ยนแปลงที่ลึกกว่าของไฝ หากสงสัยว่าเป็นมะเร็งผิวหนังแพทย์จะทำการลบปานทั้งหมดออกด้วยขอบของผิวหนังที่แข็งแรงและส่งชิ้นส่วนที่ถอดออกไปเพื่อการตรวจทางจุลพยาธิวิทยาซึ่งจะกำหนดชนิดของเนื้อเยื่อที่เป็นโรคและระดับความก้าวหน้าของโรค
การตรวจอื่นคืออัลตราซาวนด์ที่เรียกว่า บริเวณน้ำเหลืองในระดับภูมิภาคซึ่งแสดงว่าไม่มีการแพร่กระจายในโหนดหรือไม่ เมื่อการทดสอบไม่ได้ให้คำตอบที่ชัดเจนโหนด sentinel จะถูกลบออก - ต่อมน้ำเหลืองแรกบนเส้นทางของท่อน้ำเหลืองจากเนื้องอกไปยังระบบน้ำเหลือง
การทดสอบเพิ่มเติมเพื่อประเมินความก้าวหน้าของมะเร็งผิวหนัง ได้แก่ :
- การตรวจเลือดขั้นพื้นฐาน (การตรวจนับเม็ดเลือดการตรวจตับกิจกรรมของแลคเตทดีไฮโดรจีเนส - LDH)
- เอกซเรย์ทรวงอกในการฉายภาพด้านหน้าและด้านข้าง
- อัลตราซาวนด์ช่องท้อง
- อาจอัลตราซาวนด์ของต่อมน้ำเหลืองในระดับภูมิภาค
การวินิจฉัยเพิ่มเติม - การตรวจ CT หรือ PET - ดำเนินการในผู้ป่วยที่ได้รับการวินิจฉัยว่าเป็นเนื้องอกที่ผิวหนังระยะที่ 3 (โดยเฉพาะอย่างยิ่งในกรณีที่มีการแพร่กระจายของต่อมน้ำเหลืองทางคลินิก) หรือการแพร่กระจายที่แยกได้ไปยังอวัยวะที่อยู่ห่างไกลในขณะที่ในกรณีของการแพร่กระจายของต่อมน้ำเหลืองที่ขาหนีบแนะนำให้ทำการตรวจ CT เชิงกราน .
ในผู้ป่วยที่มีการแพร่กระจายของเนื้องอกไปยังต่อมน้ำเหลืองหรือผิวหนังจากบริเวณหลักที่ไม่รู้จักจะมีการค้นหารอยโรคหลักที่มีอยู่ (หรือก่อนหน้านี้โดยไม่ต้องตรวจทางจุลพยาธิวิทยา) (โดยเฉพาะที่หนังศีรษะเยื่อเมือก)
Melanoma: ขั้นตอน
ขั้นตอนของมะเร็งผิวหนังได้รับการจัดประเภท TNM:
- T - โฟกัสหลักเช่นรอยโรคที่ผิวหนัง
- N - หมายถึงการแพร่กระจายของต่อมน้ำเหลือง
- M - กำหนดการเกิดการแพร่กระจายไปยังอวัยวะที่อยู่ห่างไกล
ขั้นตอนต่างๆของเครื่องชั่ง TNM โดยแพทย์เลือกวิธีการรักษาที่ดีที่สุดและกำหนดการพยากรณ์โรคหมายถึง:
- เกรด 0 - มะเร็งในแหล่งกำเนิดเช่นรูปแบบที่ไม่เกินหนังกำพร้าและไม่แทรกซึม
- ชั้นประถมศึกษาปีที่ 1 - ในระยะนี้ไม่มีต่อมน้ำเหลืองที่เกี่ยวข้องไม่มีการแพร่กระจายและเนื้องอกถ้าเป็นแผลมีความหนาไม่เกิน 1 มม. และหากไม่มีแผลก็ไม่เกิน 2 มม.
- ขั้นตอนที่ II - เนื้องอกเกิดขึ้นเฉพาะในพื้นที่เท่านั้น เกรดนี้แบ่งออกเป็น 3 เกรดขึ้นอยู่กับความหนาของแผลหลัก:
A - รอยโรคที่มีแผลหนาถึง 2 มม. และแผลไม่เป็นแผลสูงถึง 4 มม
B - แผลที่มีความหนาไม่เกิน 4 มม. โดยไม่มีแผลอาจมีขนาดใหญ่ขึ้น
C - ความหนาของรอยโรคที่มีแผลเกิน 4 มม - ระยะที่ 3 - แพร่กระจายไปยังต่อมน้ำเหลืองในระดับภูมิภาค สิ่งสำคัญคือต้องกำหนดจำนวนและประเภทของการแทรกซึม
- ระยะที่ 4 - ระยะขั้นสูงสุดของโรคซึ่งการแพร่กระจายเกิดขึ้นในอวัยวะที่อยู่ห่างไกลเช่นปอดหรือตับ
นอกจากนี้เครื่องชั่งเพื่อประเมินความลึกของการแทรกซึมของมะเร็งผิวหนังมีบทบาทสำคัญในการวินิจฉัยมะเร็งผิวหนัง นั่นคือ:
- ขนาดเบรสโลว์
ระยะ I - ความลึกของการแทรกซึม <= 0.75 มม
ด่าน II - ความลึกของการแทรกซึม 0.76-1.5 มม
ด่าน III - ความลึกของการแทรกซึม 1.51-3.99 มม
ด่าน IV - ความลึกของการแทรกซึม> = 4 มม
- ระดับของคลาร์ก
เกรด I - การแทรกซึม จำกัด อยู่ที่ผิวหนังชั้นนอก
ด่าน II - การแทรกซึมเข้าครอบครองชั้น papillary ด้านบนของผิวหนัง
ด่าน III - การแทรกซึมครอบคลุมชั้น papillary ทั้งหมด
ขั้นตอนที่ IV - การแทรกซึมเข้าครอบครองชั้นไขว้ของผิวหนัง
ระดับ V - การแทรกซึมเกี่ยวข้องกับเนื้อเยื่อใต้ผิวหนัง
ขั้นตอนทางคลินิกของเนื้องอกแสดงไว้ในตารางด้านล่าง:
| ระดับ | ลักษณะเฉพาะ |
| 0 | แบบฟอร์มไม่เกินผิวหนังชั้นนอกและไม่แทรกซึมมะเร็งในแหล่งกำเนิด |
| และ | ไม่มีการเกี่ยวข้องกับต่อมน้ำเหลืองไม่มีการแพร่กระจายเนื้องอกที่มีแผลไม่หนาเกิน 1 มม. หรือไม่มีแผล <2 มม |
| II | ไม่มีการเกี่ยวข้องกับต่อมน้ำเหลืองไม่มีการแพร่กระจายมี 3 ระยะ (IIA, IIB, IIC) ซึ่งคุณสมบัติที่ชี้ขาดคือความหนาของรอยโรคเดิม |
| สาม | แพร่กระจายไปยังต่อมน้ำเหลืองในระดับภูมิภาค |
| IV | การแพร่กระจายในอวัยวะที่อยู่ห่างไกลเช่นปอดและตับ |
ในการวินิจฉัยโรคผิวหนังเป็นแผลเฉพาะที่ในผู้ป่วยประมาณ 80% และมีความเสี่ยงต่อการกลับเป็นซ้ำน้อยมาก (3-15%) ระยะความก้าวหน้าในระดับภูมิภาคส่วนใหญ่เกิดขึ้นประมาณ 15% ในขณะที่ระยะทั่วไป - ประมาณ 5% ของผู้ป่วย
Melanoma: การรักษา
ค่าใช้จ่ายทางอ้อมรวมต่อปีของมะเร็งผิวหนัง (ผลกระทบเชิงลบของโรคต่อกิจกรรมทางวิชาชีพ) เป็นจำนวนประมาณ 250 ล้าน PLN (โดยคำนึงถึงการลดราคาเช่นมูลค่าปัจจุบันที่ลดลงของต้นทุนในอนาคตซึ่งโดยปกติจะแสดงเป็นอัตรามาตรฐาน 5% ต่อปี) หรือประมาณ 380 ล้าน PLN (โดยไม่คิดลด) ค่าใช้จ่ายทางอ้อมส่วนใหญ่เป็นผลมาจากการเสียชีวิตก่อนวัยอันควรในช่วงก่อนเกษียณ
Melanoma อยู่ในอันดับที่ 20 ในแง่ของจำนวนผู้เสียชีวิตด้วยโรคมะเร็งในโปแลนด์โดยมีค่าเฉลี่ยของยุโรปอยู่ที่อันดับที่ 17!
ขั้นตอนแรกในการรักษาเนื้องอกคือการผ่าตัด ประกอบด้วยการตัดออกอย่างรุนแรงของเนื้องอกโดยมีขอบของผิวหนังที่แข็งแรงกว้าง 1 ซม. สำหรับเนื้องอกที่มีความหนาไม่เกิน 2 มม.
เมื่อความหนาของการแทรกซึมมากกว่า 2 มม. ผิวหนังที่มีสุขภาพดี 2-3 ซม. จะถูกลบออกโดยมีระยะห่างมากกว่าสองเซนติเมตรจะช่วยลดอัตราการเกิดซ้ำในท้องถิ่น แต่ไม่ช่วยเพิ่มอัตราการรอดชีวิต ศัลยแพทย์ต้องผ่าตัดเอาพังผืดผิวเผินออกด้วยเพื่อให้แน่ใจว่าไม่มีเซลล์มะเร็งหลงเหลืออยู่
ถ้าต่อมน้ำเหลืองขยายใหญ่ก็จะเอาออกด้วย ในกรณีของเนื้องอกขนาดเล็กพังผืดจะไม่ถูกลบออก แต่จะมีการประเมินเฉพาะโหนดเซนทิเนลเช่นโหนดแรกในเส้นทางของท่อน้ำเหลืองที่นำจากด้านเนื้องอกไปยังระบบน้ำเหลืองในภูมิภาค ขั้นตอนต่อไปของการผ่าตัดคือการปิดแผล หากศัลยแพทย์ต้องเอาผิวหนังออกจำนวนมากจำเป็นต้องมีการปลูกถ่ายผิวหนังซึ่งโดยปกติจะนำมาจากต้นขา
ในรูปแบบขั้นสูง - เมื่อมะเร็งผิวหนังได้ข้ามสิ่งกีดขวางของผิวหนังและผิวหนังและเข้าไปในต่อมน้ำเหลืองหรืออวัยวะอื่น ๆ (เนื้องอกที่แพร่กระจาย) - นอกเหนือจากการผ่าตัดแล้วจำเป็นต้องได้รับการรักษาแบบประคับประคอง ขึ้นอยู่กับสภาพของผู้ป่วยมีการใช้สิ่งต่อไปนี้:
- เคมีบำบัด
- ภูมิคุ้มกันบำบัด
- การรักษาด้วยรังสี
ช่วงไม่กี่ปีที่ผ่านมาทำให้เกิดความก้าวหน้าในการรักษาเนื้องอก เหตุผลนี้คือการค้นพบความสัมพันธ์ระหว่างการกลายพันธุ์ของยีน BRAF และการลุกลามของเนื้องอก ความรู้นี้อนุญาตให้มีการพัฒนาการรักษาแบบกำหนดเป้าหมายในระดับโมเลกุลซึ่งเกี่ยวข้องกับการปิดกั้นโปรตีนผิดปกติที่เข้ารหัสโดยยีน BRAF ที่กลายพันธุ์ ยีนนี้มีอยู่ในผู้ป่วยมะเร็งผิวหนังมากกว่าครึ่งหนึ่ง ยาใหม่ (vemurafenib) ทำงานโดยปิดประตูสู่เซลล์มะเร็ง - ไม่สามารถกินอาหารและตายได้ ด้วยเหตุนี้เนื้องอกจึงไม่โตขึ้น การบำบัดได้ผล 90 เปอร์เซ็นต์ ป่วย.
- ยาเคมีบำบัดนำหน้า
การบำบัดด้วยเคมีบำบัดแบบแยกแขนขาจะใช้เมื่อมีการแพร่กระจายที่ผิวหนังหรือเนื้อเยื่อใต้ผิวหนัง แต่อยู่ห่างจากขอบของเนื้องอกหลักมากกว่า 2 ซม. การบำบัดประกอบด้วยการให้ยาต้านมะเร็งในปริมาณมากไปยังแขนขาที่แยกได้จากการไหลเวียนของระบบ จากนั้นแขนขาจะถูกทำให้ร้อนที่ 41-42 ° C ซึ่งจะทำให้สามารถทำลายเซลล์มะเร็งได้
- รังสีรักษา
การรักษาด้วยรังสีใช้ในการรักษาเนื้องอกเมื่อผู้ป่วยไม่สามารถ (หรือไม่ยินยอม) การผ่าตัดและเป็นการรักษาเฉพาะที่เมื่อไม่สามารถผ่าตัดแบบรุนแรงได้
การฉายแสงยังใช้เป็นการรักษาแบบเสริมหลังการผ่าตัดเมื่อสงสัยว่าเนื้องอกยังไม่ถูกกำจัดออกอย่างสมบูรณ์ด้วยเหตุผลทางเทคนิค นอกจากนี้ยังเป็นวิธีการรักษาแบบประคับประคองเมื่อมีการแพร่กระจายของกระดูก
ในเนื้องอกของลูกตาการฉายแสงเป็นการรักษาแบบเสริม ในมะเร็งผิวหนังไม่ได้ใช้เคมีบำบัดเป็นประจำเป็นการรักษาแบบเสริมหลังการผ่าตัด เหตุผลก็คือประสิทธิภาพต่ำของเคมีบำบัดที่ใช้กันทั่วไป หากแพทย์ตัดสินใจให้ยาพวกเขามักจะทำเพื่อบรรเทาอาการของมะเร็งในระยะลุกลามของโรค
- การบำบัดแบบกำหนดเป้าหมาย
การบำบัดแบบกำหนดเป้าหมายทำให้เกิดความหวังอย่างมากในหมู่ผู้ป่วยที่มีการแพร่กระจายและระหว่างแพทย์ด้วยกันเอง ยาแผนปัจจุบันใช้ได้ผลหลายอย่าง พวกมันสามารถต่อต้านโปรตีน BRAF ที่กลายพันธุ์และหยุดการเติบโตของเซลล์มะเร็ง นอกจากนี้ยังสามารถหยุดยั้งโรคที่เกิดจากการกลายพันธุ์ในยีน C-kit โดยการยับยั้งโปรตีนซึ่งส่งสัญญาณถึงการเติบโตของเซลล์
ในมะเร็งวิทยาสมัยใหม่ยังสามารถรวมยาใหม่กับยาที่ใช้ในมะเร็งชนิดอื่น ๆ ได้สำเร็จและได้รับผลการระเบิดสองขั้นตอน ค็อกเทลดังกล่าวช่วยกระตุ้นเซลล์ภูมิคุ้มกันของตัวเองซึ่งกำลังต่อสู้กับมะเร็งและทำลายเซลล์มะเร็งที่มีอยู่ในเวลาเดียวกัน
คำเตือน! การบำบัดด้วยภูมิคุ้มกันโดยเฉพาะอย่างยิ่งการใช้ไบโอโมดูเลเตอร์เช่นอินเตอร์เฟอรอนแม้จะใช้ร่วมกับเคมีบำบัดก็ไม่ได้ผลลัพธ์ที่คาดหวัง คล้ายกับวัคซีนซึ่งยังไม่ได้พิสูจน์ว่าเป็นอาวุธที่มีประสิทธิภาพในการต่อสู้กับมะเร็งผิวหนัง
มะเร็งผิวหนังชนิดแพร่กระจาย (ทั่วไป): การรักษา
การรักษามะเร็งผิวหนังขั้นสูงเป็นเรื่องยากและมักไม่ได้ผลลัพธ์ที่คาดหวัง ผู้ป่วยบางรายที่เป็นมะเร็งผิวหนังชนิดแพร่กระจายจะใช้วิธีการรักษาแบบเดิม - เคมีบำบัดด้วยยาเดี่ยว (decarbazine, temozolomide, อนุพันธ์ของ nitrosourea, สารประกอบแพลตตินั่ม, taxoids, อัลคาลอยด์สีย้อม ฯลฯ ) และโปรแกรมยาหลายชนิด (CDBT, BOLD, CVD, PC เป็นต้น
การบำบัดด้วยภูมิคุ้มกันมะเร็งด้วยการใช้ไซโตไคน์ (interferon alfa2b, interleukin-2) และโมโนโคลนอลแอนติบอดี anti-CTLA4 (ipilimumab) รวมทั้งการบำบัดทางชีวเคมีซึ่งประกอบด้วยเคมีบำบัดและภูมิคุ้มกันบำบัดก็เป็นไปได้เช่นกัน
ในการรักษาผู้ป่วยที่มีเนื้องอกในผิวหนังโดยทั่วไปจะมีการใช้วิธีการรักษาด้วยการทดลองสำหรับเนื้องอก (ผู้ป่วยจะได้รับการรักษาในการทดลองทางคลินิกที่มีการควบคุม) จากนั้นอาจเป็น:
- การวิจัยเกี่ยวกับยาที่เป็นพิษต่อเซลล์ใหม่ (paclitaxel ที่ผูกติดกับอนุภาคนาโนโซเดียมทาซิซูแลมซาโกปิโลน ฯลฯ )
- การใช้ยาเก่าในบทบาทใหม่ (เช่นการบำบัดด้วยเคมีบำบัดแบบเมโทรโนมิก - ความพยายามที่จะได้รับผลต้านการสร้างหลอดเลือดโดยการเปลี่ยนวิธีการให้ยา)
- การบำบัดด้วยยาที่กำหนดเป้าหมายในระดับโมเลกุล (สารยับยั้งโปรตีน BRAF, สารยับยั้ง MEK, สารยับยั้ง HSP, สารยับยั้ง KTI, สารยับยั้งทางเดิน PI3K / Akt / TOR, สารยับยั้งโปรตีโอโซม)
- การบำบัดด้วยภูมิคุ้มกันทดลอง (ใช้งาน: วัคซีน, interleukin-12, TNF, tremelimumab และ passive: โดยใช้ TIL, LAK cells)
Melanoma: การบำบัดแบบเสริม
แนวทางทางคลินิกรวมถึงการรักษาที่เป็นนวัตกรรมหลายอย่างเช่นการบำบัดด้วยภูมิคุ้มกันและการบำบัดแบบกำหนดเป้าหมายในระดับโมเลกุล การบังคับใช้ยาเฉพาะ / สูตรการรักษาขึ้นอยู่กับระยะของเนื้องอกการปรากฏตัวของการกลายพันธุ์และแนวการรักษา
ในช่วงไม่กี่ปีที่ผ่านมาการรักษามะเร็งผิวหนังชนิดเสริมควรได้รับความสนใจเป็นพิเศษ - การรักษาจะใช้ทันทีหลังการผ่าตัดและไม่เพียง แต่หลังจากที่โรคกำเริบแล้ว
ผลการทดลองทางคลินิกที่มีแนวโน้มชี้ให้เห็นว่าในอนาคตอันใกล้การบำบัดแบบเสริมระบบในผู้ป่วยมะเร็งผิวหนังที่มีความเสี่ยงสูงจะกลายเป็นมาตรฐานการรักษา
มันเกี่ยวกับอะไร? การบำบัดแบบเสริมเป็นสิ่งที่เรียกว่า เสริมซึ่งใช้ทันทีหลังการผ่าตัด
เพื่อลดความเสี่ยงของการกลับเป็นซ้ำของโรค (การกลับเป็นซ้ำในท้องถิ่นและการแพร่กระจายในระยะไกล) ซึ่งจะช่วยเพิ่มการพยากรณ์โรคของผู้ป่วย
การลดความเสี่ยงของการกลับเป็นซ้ำหรือเสียชีวิตด้วยการบำบัดแบบเสริมในการทดลองทางคลินิกมีตั้งแต่ 25% ถึง 51% มีการบำบัดแบบเสริมทางเลือกหลายวิธีซึ่งการทดลองทางคลินิกได้รับการออกแบบมาแตกต่างกัน Pembrolizumab, dabrafenib ร่วมกับ trametinib และ ipilimumab (จดทะเบียนโดยสำนักงานคณะกรรมการอาหารและยาแห่งสหรัฐอเมริกาในข้อบ่งชี้นี้เท่านั้น) เปรียบเทียบกับยาหลอกในขณะที่ nivolumab - กับตัวเปรียบเทียบที่ใช้งานอยู่ (ipilimumab)
Melanoma: การพยากรณ์โรค
การระบุรอยโรคหลักในระยะเริ่มแรก (การตรวจชิ้นเนื้อเพื่อตัดรอยโรคหลัก) และการแพร่กระจายไปยังต่อมน้ำเหลืองในระดับภูมิภาค (การตรวจชิ้นเนื้อของโหนดเซนติเนล) เป็นโอกาสพิเศษในการรักษาเนื้องอกที่ผิวหนัง ในช่วงเวลาของการวินิจฉัยโรคมะเร็งผิวหนังเป็นภาษาท้องถิ่นประมาณ 80 เปอร์เซ็นต์ของผู้ป่วยที่มีโรคในระดับภูมิภาค 15 เปอร์เซ็นต์และลักษณะทั่วไปใน 5 เปอร์เซ็นต์ของผู้ป่วย
น่าเสียดายที่ความคืบหน้าในการรักษาแบบเสริมและแบบประคับประคองในผู้ป่วยมะเร็งผิวหนังระยะแพร่กระจายยังไม่เป็นที่น่าพอใจ อัตราการรอดชีวิต 5 ปีอยู่ที่ 60-90 เปอร์เซ็นต์ในมะเร็งผิวหนังระยะแรก 20-70 เปอร์เซ็นต์ในระยะภูมิภาคและ 5-10 เปอร์เซ็นต์ในระยะทั่วไป
การพยากรณ์โรคที่ดีที่สุดคือพบในผู้ป่วยที่มีการแพร่กระจายไปที่ผิวหนังเนื้อเยื่อใต้ผิวหนังและต่อมน้ำเหลืองที่อยู่ไกลออกไป
ปัจจัยต่อไปนี้มีผลเสียต่อการพยากรณ์โรค: ความหนาของการแทรกซึม - ความเสี่ยงของการกลับเป็นซ้ำและการพยากรณ์โรคที่ไม่เอื้ออำนวยจะเพิ่มขึ้นทุกมิลลิเมตรของความลึกของการแทรกซึมของเนื้องอกหลักและลักษณะของแผลที่บริเวณรอยโรคหลัก ความเข้มข้นที่เพิ่มขึ้นของ LDH (lactate dehydrogenase) ในผู้ป่วยที่มีการแพร่กระจายที่ได้รับการวินิจฉัยเป็นปัจจัยพยากรณ์ที่ไม่เอื้ออำนวยมากโดยไม่คำนึงถึงจำนวนและตำแหน่งของรอยโรคในระยะแพร่กระจาย
ผู้ป่วยมะเร็งเมลาโนมาเกือบ 1/3 เสียชีวิตในโปแลนด์
- ในออสเตรเลียมีผู้ป่วยมะเร็งเมลาโนมามากกว่าในโปแลนด์เกือบ 8-10 เท่า แต่จำนวนเดียวกันเสียชีวิต มีการตรวจพบเร็วกว่ามาก ชาวออสเตรเลียรู้ดีว่าคุณควรสังเกตผิวหนังของคุณและรายงานให้แพทย์ทราบเร็วกว่านี้สำนักข่าว Newseria Piotr Rutkowski ศัลยแพทย์ผู้เชี่ยวชาญด้านเนื้องอกวิทยาหัวหน้าคลินิกเนื้อเยื่ออ่อนกระดูกและเนื้องอกที่ศูนย์มะเร็งวิทยา - Instytut im กล่าว Maria Skłodowskiej-Curie ในวอร์ซอประธานสภาวิทยาศาสตร์ของ Czerniak Academy ที่สมาคมศัลยกรรมมะเร็งแห่งโปแลนด์ - 80 เปอร์เซ็นต์ ผู้ป่วยจะหายขาด แต่ก็ยังแย่กว่าในเยอรมนีหรือสหรัฐอเมริกาเนื่องจากเราเริ่มจากจุดที่แย่ลง - ด้วยความหนาเฉลี่ย 1.8 มม. เมลาโนมาและในสหรัฐอเมริกาหรือเยอรมนีความหนาเฉลี่ย 0.8 มม. สิ่งนี้ทำให้ผลลัพธ์ของเราแย่ลง
ที่มา: lifestyle.newseria.pl
คุ้มค่าที่จะรู้ฉันจะหลีกเลี่ยงมะเร็งผิวหนังได้อย่างไร? ให้คำแนะนำโดยศ. Lidia Rudnicka หัวหน้าคลินิกโรคผิวหนังของกระทรวงมหาดไทยและผู้บริหารในวอร์ซอ
- เสื้อผ้าป้องกันรังสีหรือไม่?
ใช่ แต่ถึงจุดหนึ่งเท่านั้น เพียงแค่มองไปที่พวกเขากับแสง ผ้าโปร่งแสงช่วยให้แสงผ่านได้ เชื่อกันว่าเสื้อผ้าจะปกป้องเหมือนฟิลเตอร์ 15 ดังนั้นจึงไม่เพียงพอที่จะปกปิดแม้ว่ามันจะจำเป็นมากก็ตาม
- ไฝอะไรที่ควรทำให้เราไปพบแพทย์ผิวหนัง?
ปานที่เติบโตอย่างรวดเร็ว มีเส้นผ่านศูนย์กลางมากกว่า 6 มม. รูปร่างผิดปกติไม่สมมาตรขอบไม่เรียบ พวกมันเปลี่ยนสี: จากน้ำตาลเทาเป็นดำ ส่วนใหญ่มะเร็งผิวหนังมักเป็นสีน้ำตาลเข้มหรือสีดำ แต่มะเร็งผิวหนังชนิดมีสีจะเกิดขึ้นและนี่เป็นสิ่งที่อันตรายที่สุดเนื่องจากมีการสังเกตและจดจำได้ล่าสุด
- เนื้องอกเกิดขึ้นเฉพาะที่บริเวณปานหรือไม่?
ส่วนใหญ่มักจะ. แต่ยังสามารถพัฒนาบนผิวเรียบ นอกจากนี้ยังสามารถเกิดขึ้นภายในร่างกายได้ทุกที่ที่มีเมลาโนไซต์เช่นเซลล์ที่สร้างเม็ดสีผิวเมลานิน นอกจากนี้ยังพบได้ที่เยื่อเมือกของอวัยวะเพศและปาก เมลาโนไซต์ซึ่งอาจทำให้คุณโกรธก็อยู่ในลูกตาเช่นกันดังนั้นอย่าลืมทาครีมกันแดด
- เราลบไฝที่รบกวนอยู่เสมอหรือไม่?
ในการป้องกันโรคเราจะกำจัดไฝที่สัมผัสกับการระคายเคืองอย่างต่อเนื่อง: บนหนังศีรษะเท้าและรอบ ๆ อวัยวะเพศ หากเราสงสัยว่าเป็นมะเร็งผิวหนังให้รีบกำจัดออกโดยเร็ว
- ขั้นตอนการกำจัดไฝซับซ้อนหรือไม่?
ใช้เวลาประมาณ 30 นาทีโดยใช้ยาชาเฉพาะที่และหลังจากนั้นคุณสามารถกลับไปทำหน้าที่ประจำวันได้ทันที ลบไฝได้สูงสุดสามจุดในครั้งเดียว
- หลังตัดไฝมักจะมีแผลเป็นเสมอ?
แผลที่ใบหน้าขอบเสื้อผู้หญิงตอนหน้าอกหลังมือปิดด้วยกาวหรือแถบที่เรียกว่า หลังจากขั้นตอนแทบไม่มีร่องรอย แผลเป็นจะอยู่ในตำแหน่งที่เย็บ (บนผิวหนังที่หนาขึ้นจนตึง)
- เราเสี่ยงต่อการเป็นมะเร็งผิวหนังเมื่อใช้ห้องอาบแดดหรือไม่?
ใช่ยิ่งกว่าการอาบแดดโดยไม่ทาครีมกันแดด องค์การอนามัยโลกได้นำเสนอคำแนะนำสำหรับผู้ที่ใช้ห้องอาบแดด ก่อนอื่นวิธีการฟอกหนังนี้มีไว้สำหรับคนที่มีสุขภาพดีเท่านั้น ประการที่สอง WHO เสนอว่าควรหลีกเลี่ยงโดยผู้ที่มีผิวขาวมากมีจุดสีจำนวนมากบนผิวหนังและมีฝ้ากระจำนวนมาก สิ่งสำคัญคือต้องเตรียมผิวอย่างเหมาะสม: ให้ความชุ่มชื้นอย่างเข้มข้น ในที่สุดผู้เชี่ยวชาญเสนอว่าเราไม่ควรใช้เวลามากกว่า 23-30 นาทีในการอาบแดดต่อปี!
- การทดสอบผิวหนัง - บ่อยแค่ไหน?
ผู้ที่มีสุขภาพแข็งแรงอายุต่ำกว่า 40 ปีที่ไม่มีไฝควรได้รับการทดสอบผิวหนังทุกสามปี อายุมากขึ้นทุกปี อย่างไรก็ตามหากใครมีปานมากควรตรวจทุกสามเดือน คุณต้องเฝ้าดูตัวเองว่าพวกเขาเติบโตเปลี่ยนแปลงรูปร่างและสีหรือไม่ หากเราสังเกตเห็นสิ่งนี้เรามักจะแสดงปานที่เปลี่ยนไปให้แพทย์ทราบ ควรเป็นแพทย์ผิวหนัง
แหล่งที่มา:
- เนื้องอกในผิวหนัง - แก้ไขโดย: Piotr Rutkowski, Piotr J. , Renata Zaucha, Lidia Rudnicka, Maciej Krzakowski
- สำนักทะเบียนมะเร็งแห่งชาติ



-jesieni-i-zim.jpg)











 ดูภาพเพิ่มเติม Melanoma 4 Melanoma เป็นมะเร็งผิวหนังที่ยังคงรักษาได้ยาก การป้องกันมีบทบาทสำคัญที่สุดในการต่อสู้กับมัน
ดูภาพเพิ่มเติม Melanoma 4 Melanoma เป็นมะเร็งผิวหนังที่ยังคงรักษาได้ยาก การป้องกันมีบทบาทสำคัญที่สุดในการต่อสู้กับมัน